Las organizaciones sanitarias enfrentan una presión creciente para mejorar la seguridad del paciente y optimizar la eficiencia operativa. Según la Agency for Healthcare Research and Quality, los errores de medicación afectan a aproximadamente 1,5 millones de pacientes al año solo en Estados Unidos, con costes asociados que superan los 3.500 millones de dólares. Los códigos QR ofrecen una solución práctica que transforma flujos de trabajo en identificación de pacientes, administración de medicamentos, trazabilidad de muestras y gestión de activos, sin requerir la inversión en infraestructura que exigen alternativas como RFID.
Los smartphones actuales escanean códigos QR de forma nativa, mientras que los sistemas de historia clínica electrónica (HCE) y los sistemas auxiliares incorporan cada vez más flujos de trabajo con códigos de barras y QR mediante estándares como HL7 FHIR. Frente a los códigos de barras lineales, los códigos QR codifican más datos, se escanean con fiabilidad incluso cuando están parcialmente obstruidos y funcionan con dispositivos que el personal clínico ya tiene en sus manos. El resultado es una verificación más rápida, menos errores y una documentación más sólida sin añadir fricción a flujos clínicos ya sobrecargados de exigencias tecnológicas.
Esta guía cubre los casos de uso clave que están transformando las operaciones sanitarias, las consideraciones de seguridad y cumplimiento esenciales para la conformidad con HIPAA, las estrategias de implementación que minimizan la disrupción y los marcos de medición que demuestran el ROI para justificar la inversión.
Transforma los flujos clínicos con analíticas QR
VISU ofrece seguimiento de escaneos en tiempo real, enrutamiento seguro, registros de cumplimiento y analíticas multilocalización para organizaciones sanitarias.
Video rápido. Gana tu primera recompensa.
Por qué códigos QR en salud, por qué ahora
Varios factores convergentes hacen de este el momento óptimo para la adopción de códigos QR en el sector sanitario. El escaneo nativo con la cámara en iOS y Android elimina la necesidad de adquirir hardware dedicado. Las expectativas de los pacientes respecto al autoservicio y las experiencias móviles siguen creciendo tras la adopción digital acelerada por la pandemia. Las iniciativas de calidad y seguridad de organizaciones como The Joint Commission se centran cada vez más en la precisión de la medicación y la verificación de identidad. Y los estándares de interoperabilidad como HL7 FHIR y SMART on FHIR proporcionan marcos de intercambio seguro de datos que no existían hace una década.
El impacto operativo abarca múltiples áreas de forma simultánea. Los errores de medicación disminuyen gracias a la verificación obligatoria a pie de cama, que no puede eludirse. Las colas de pacientes se reducen con el check-in móvil, que comienza en el aparcamiento. La utilización de activos mejora mediante el seguimiento en tiempo real, que revela dónde se encuentra realmente cada equipo. Y la documentación se vuelve más robusta con marcas de tiempo automáticas y pistas de auditoría que satisfacen los requisitos regulatorios.
Las organizaciones que implementan un seguimiento QR integral reportan reducciones del 40 al 60 por ciento en errores de administración de medicamentos, mejoras del 25 al 35 por ciento en la utilización de equipos y descensos del 15 al 20 por ciento en los tiempos de espera de los pacientes. Estas métricas impactan directamente tanto en los resultados de seguridad como en el rendimiento financiero, a través de la reducción de eventos adversos, un mejor retorno de los activos y puntuaciones de satisfacción del paciente que cada vez influyen más en los reembolsos.
Casos de uso que aportan valor medible
Los códigos QR generan valor cuantificable en seis flujos de trabajo sanitarios críticos. Cada caso de uso produce métricas de rendimiento específicas que orientan mejoras concretas y justifican la inversión continuada.
Identificación de pacientes y verificación por pulsera
Los códigos QR en las pulseras codifican el número de historia clínica y la información del episodio, al tiempo que enlazan con alergias, alertas y estado de consentimiento almacenados en la HCE. El personal escanea en triaje, imagen, centros quirúrgicos y administración de medicación para prevenir eventos de paciente equivocado, que siguen siendo una fuente persistente de daños graves. Cuando se integra con la HCE, el escaneo puede lanzar aplicaciones contextuales directamente desde la pulsera, eliminando la navegación por múltiples pantallas.
Los indicadores clave de rendimiento incluyen eventos de paciente equivocado por cada mil episodios, tiempo medio de verificación de identidad y tasa de éxito de escaneo en distintas condiciones de iluminación y estados de desgaste de la pulsera. Un sistema hospitalario de 450 camas redujo los errores de identificación de pacientes en un 73 por ciento en seis meses utilizando analíticas de escaneo para identificar escenarios de alto riesgo, como cambios de turno, asignaciones de personal flotante e ingresos de urgencia. Las intervenciones específicas para estos escenarios abordaron la mayor parte del riesgo residual.

Administración de medicación y cumplimiento BCMA
Los códigos QR en las etiquetas de medicación permiten la verificación de los cinco correctos a pie de cama: paciente correcto, fármaco correcto, dosis correcta, vía correcta y hora correcta. La integración con la HCE habilita la documentación automática en el Registro de Administración de Medicamentos, eliminando el registro manual que retrasa al personal de enfermería e introduce errores de transcripción. Las alertas señalan discrepancias de lote y caducidad antes de que se produzca la administración.
Las métricas de rendimiento incluyen la tasa de adherencia al BCMA, las tasas de cuasi-incidentes y la fiabilidad del escaneo en distintas condiciones, como baja iluminación y variabilidad en el envasado de medicamentos. Las analíticas revelan de forma consistente que el 80 por ciento de las soluciones alternativas al BCMA se producen durante escenarios específicos de alta presión: situaciones de código, enfermeras gestionando varios pacientes simultáneamente y caídas del sistema de HCE. La formación específica y el rediseño de procesos para estos escenarios eliminan la mayoría de los comportamientos de riesgo sin imponer políticas generales que generen frustración.
Muestras de laboratorio y cadena de custodia
Las etiquetas QR vinculan las muestras a las órdenes, los pacientes y las marcas de tiempo de extracción desde el momento de la toma. Los escaneos durante el transporte y el procesamiento preservan la cadena de custodia con documentación automatizada que cumple los requisitos regulatorios. Cualquier rotura en la cadena esperada activa alertas inmediatas para los supervisores de laboratorio.
Los indicadores clave incluyen incidentes de reetiquetado de muestras, tiempo de respuesta por tipo de prueba y tasas de precisión desde la extracción hasta el resultado. Una red regional de laboratorios redujo el tiempo de respuesta de pruebas urgentes en un 28 por ciento al utilizar analíticas QR para identificar retrasos de transporte entre los puntos de extracción y el procesamiento central. La optimización de rutas de mensajería basada en datos reales de escaneo, en lugar de suposiciones sobre patrones de tráfico, proporcionó una mejora inmediata.
Equipamiento médico y seguimiento de activos
Las etiquetas QR en los equipos muestran manuales, programas de mantenimiento y guías de inicio rápido con un solo escaneo. La integración con sistemas de gestión de mantenimiento asistido por ordenador (GMAO) más los datos de localización derivados de los patrones de escaneo reducen las pérdidas y aumentan la utilización. El personal dedica menos tiempo a buscar equipos y más a prestar atención clínica.
Las métricas de rendimiento incluyen el tiempo para localizar equipos críticos, las tasas de cumplimiento del mantenimiento preventivo y las tasas de pérdida de equipos. Un hospital de 300 camas evitó la compra prevista de bombas de infusión por valor de 1,2 millones de dólares al utilizar analíticas de seguimiento QR para descubrir que el 30 por ciento de las bombas existentes permanecían sin usar en áreas de almacenamiento, pasillos y espacios no clínicos. La redistribución basada en datos reales de utilización resolvió la escasez percibida sin gasto de capital.
Registro y admisión de pacientes
Los códigos QR en quioscos de registro y en recordatorios de cita permiten a los pacientes completar el check-in desde sus propios dispositivos. El check-in móvil reduce las colas y actualiza automáticamente los datos demográficos que los pacientes corrigen ellos mismos, en lugar de requerir la verificación del personal. La activación del portal del paciente aumenta gracias a una inscripción sin fricciones que ocurre durante el flujo natural de la visita.
Los indicadores clave incluyen el tiempo medio de registro, las tasas de precisión de datos demográficos y las tasas de activación del portal del paciente. Las clínicas ambulatorias que utilizan el prerregistro basado en QR reducen las necesidades de personal en recepción entre un 30 y un 40 por ciento, al tiempo que mejoran las puntuaciones de satisfacción del paciente relacionadas con los tiempos de espera y la eficiencia percibida.
Instrucciones de alta y seguimiento post-visita
Los códigos QR en la documentación de alta dirigen a los pacientes a instrucciones en vídeo personalizadas, guías de medicación y programación de citas de seguimiento. Los pacientes acceden a la información cuando la necesitan, en lugar de intentar recordar instrucciones verbales durante un alta hospitalaria estresante. Las analíticas revelan qué instrucciones consultan realmente los pacientes, lo que permite una mejora continua.

Un gran centro médico redujo las citas de seguimiento perdidas en un 12 por ciento al analizar los datos de orientación QR y descubrir que los pacientes llegaban puntuales pero se perdían antes de alcanzar su destino. La señalización en los aparcamientos era insuficiente, y la confusión de navegación resultante provocaba que los pacientes se rindieran y se marcharan.
Implementa flujos QR en tu organización sanitaria
Descubre cómo VISU simplifica el seguimiento, la analítica y el cumplimiento normativo en entornos clínicos.
Video rápido. Gana tu primera recompensa.
Seguridad, cumplimiento y requisitos normativos
Las implementaciones de códigos QR en el sector sanitario requieren una atención cuidadosa a la privacidad, la seguridad y el cumplimiento normativo. Un diseño adecuado protege la información del paciente al tiempo que habilita los beneficios operativos que justifican la inversión.
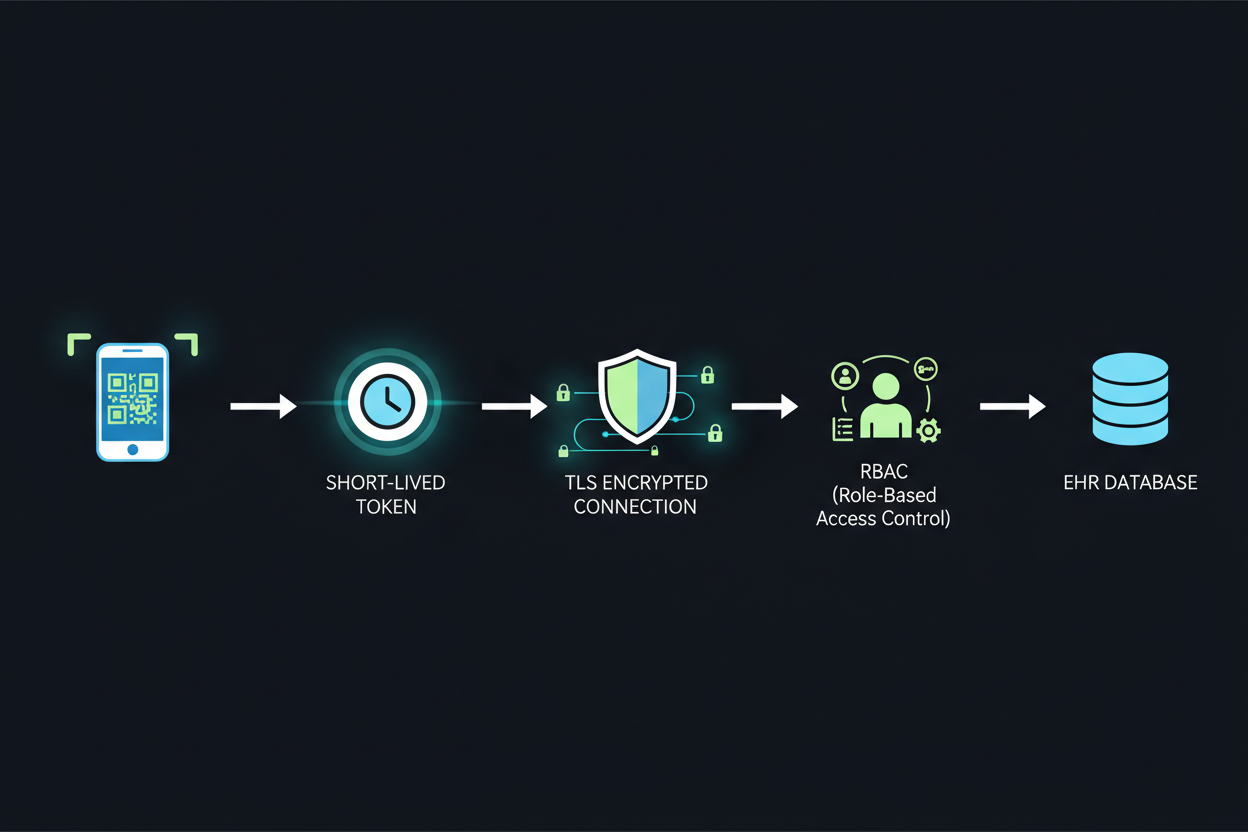
Minimización de datos clínicos y arquitectura basada en tokens
Nunca codifiques información clínica protegida directamente en los payloads de los códigos QR. En su lugar, utiliza tokens de vida corta que requieran autenticación para resolverse en los datos reales del paciente. Los tokens expiran tras su uso o tras una ventana de tiempo definida, limitando la exposición si los códigos se fotografían o comparten de forma inadecuada. Esta arquitectura satisface los requisitos de mínimo necesario de HIPAA sin comprometer la eficiencia del flujo de trabajo.
Verificación de autenticidad y anti-manipulación
Los códigos QR firmados para medicamentos y documentos previenen ataques de sustitución que podrían dirigir al personal a información incorrecta. Las firmas digitales verifican que los códigos proceden de fuentes autorizadas dentro del sistema sanitario. Cualquier modificación en el payload del código invalida la firma y activa alertas.
Accesibilidad y diseño inclusivo
Los códigos de alto contraste dan respuesta a pacientes y personal con deficiencias visuales. Deben existir vías alternativas para pacientes sin smartphone o con limitada comodidad tecnológica. El escaneo asistido por voz y los códigos de gran formato en ubicaciones clave garantizan que los beneficios del QR se extiendan a todas las poblaciones de pacientes.
Consentimiento y transparencia en privacidad
Los avisos claros explican cómo las interacciones QR pueden personalizar la atención y qué datos se recopilan. Los pacientes deben comprender antes de escanear si su interacción queda registrada y cómo se utilizará esa información. Los mecanismos de consentimiento deben ser tan ágiles como el propio escaneo.
Plan de implementación: del piloto a la escala empresarial
Las implementaciones exitosas de códigos QR siguen un enfoque estructurado que demuestra valor rápidamente mientras se avanza hacia la adopción a nivel de toda la organización. Escalar antes de validar los flujos de trabajo genera resistencia a la adopción que resulta difícil de revertir.
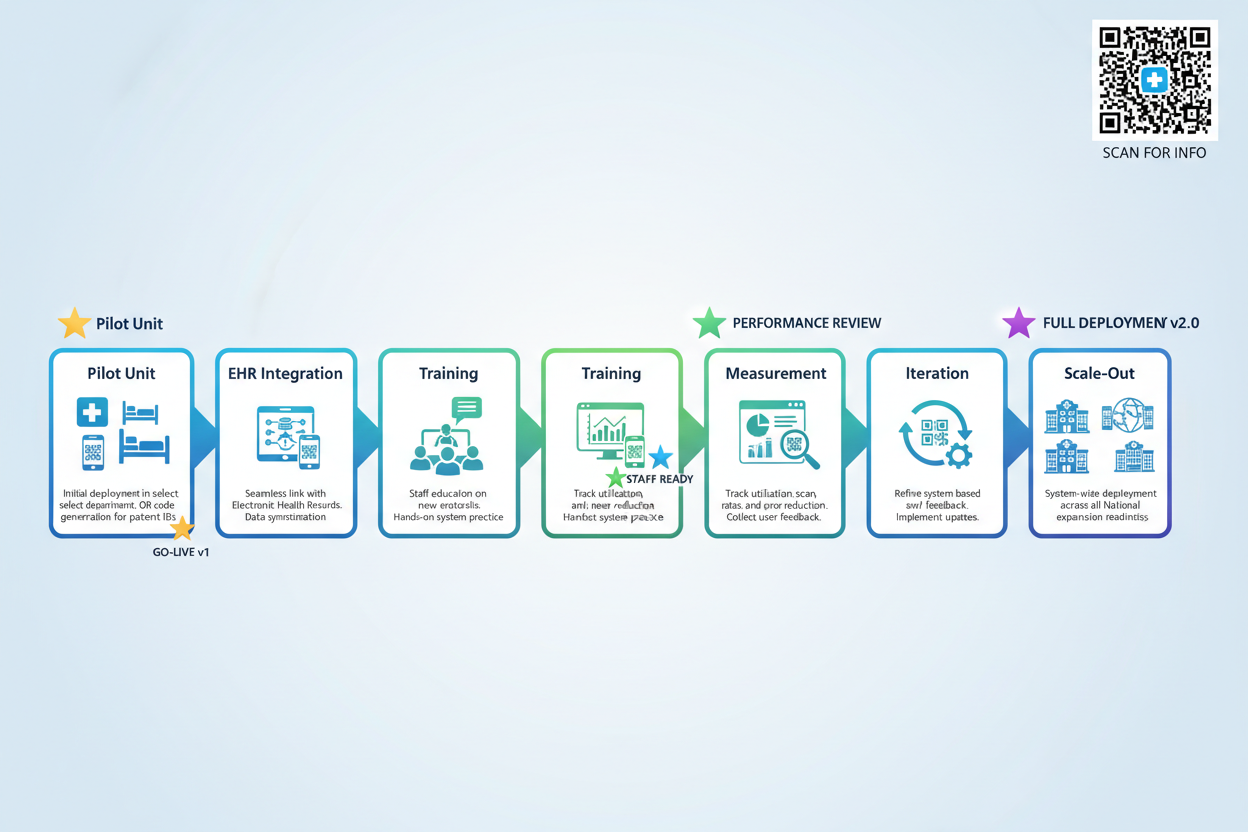
Fase 1: Estrategia y definición de objetivos
Comienza definiendo KPIs claros y medibles, como una mejora del 30 por ciento en la adherencia al BCMA o una reducción del 50 por ciento en el tiempo de búsqueda de equipos. Mapea los flujos de trabajo existentes en detalle e identifica los puntos de integración con los sistemas actuales de HCE, gestión de almacenes y GMAO. Elige un enfoque de payload tokenizado que proteja los datos clínicos y habilite las analíticas necesarias para demostrar valor.
Fase 2: Selección y configuración de la unidad piloto
Selecciona una unidad piloto con un liderazgo comprometido y una complejidad manejable. Las unidades médico-quirúrgicas suelen funcionar bien como pilotos iniciales por sus flujos de trabajo predecibles y su volumen significativo de administración de medicamentos. Integra mediante los estándares FHIR y HL7 para maximizar la interoperabilidad con los sistemas existentes. Forma a superusuarios que apoyarán a sus compañeros durante la adopción inicial.
Fase 3: Medición e iteración
Mide los resultados durante 6 a 8 semanas antes de considerar la expansión. Recopila tanto métricas cuantitativas como feedback cualitativo del personal de primera línea. Itera sobre el diseño de etiquetas, la configuración de escáneres y la integración de flujos de trabajo basándote en datos de uso reales. Los problemas identificados durante el piloto son mucho más baratos de resolver que los descubiertos tras un despliegue a nivel empresarial.
Fase 4: Despliegue a escala
Expande en oleadas, utilizando a los champions del piloto como formadores y defensores en los nuevos departamentos. Mantén la disciplina de medición a medida que se incorporan nuevas unidades. Anticipa cierta variación en los patrones de adopción entre diferentes culturas clínicas y ajusta el soporte en consecuencia.
Las organizaciones que invierten en formación integral y gestión del cambio obtienen tasas de adopción tres veces superiores a las que se centran únicamente en el despliegue tecnológico. La tecnología es la parte fácil; cambiar el comportamiento clínico requiere una atención sostenida.
Marco de ROI y justificación financiera
Las inversiones en seguimiento QR suelen alcanzar un ROI positivo en un plazo de 12 a 18 meses a través de múltiples fuentes de valor que se acumulan con el tiempo.
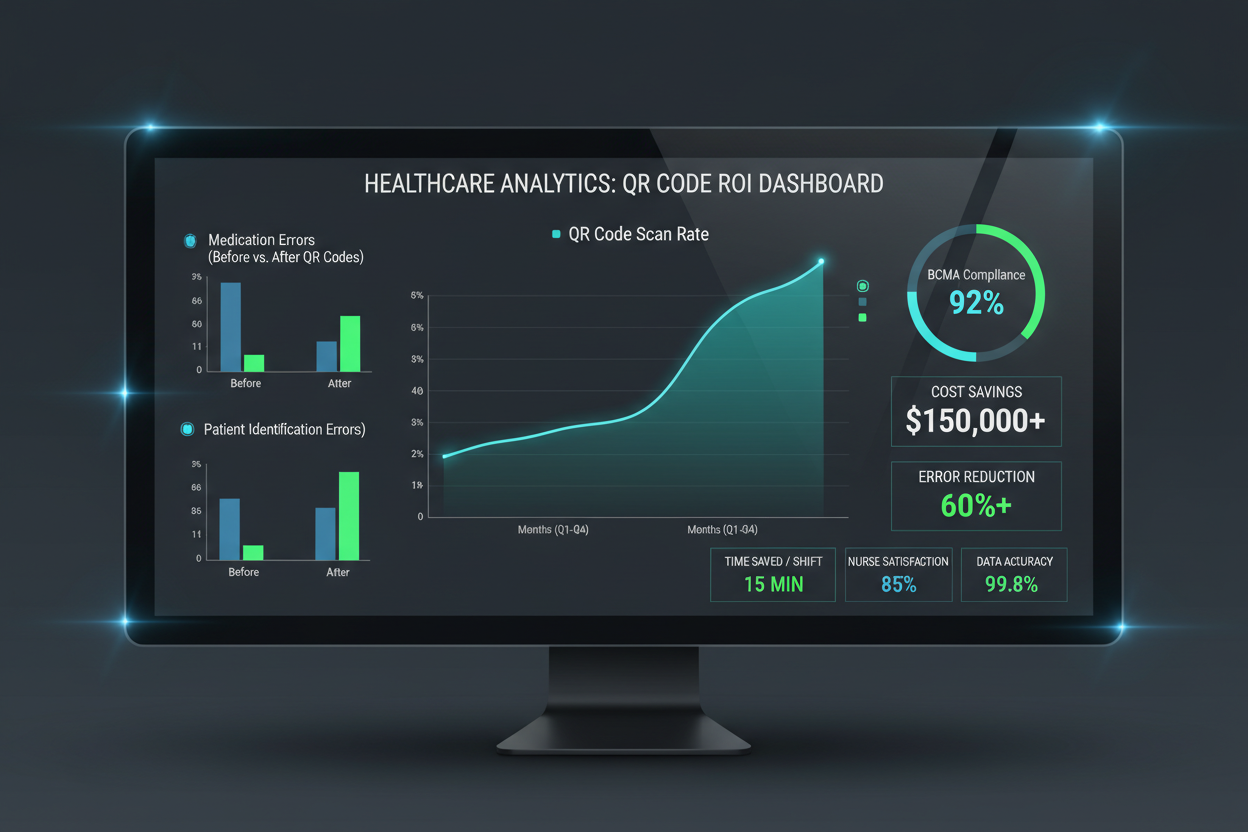
Principales factores de valor
Los errores prevenidos representan la categoría de mayor valor: cada evento adverso por medicación evitado ahorra entre 2.000 y 8.500 dólares en costes directos, además de evitar la responsabilidad potencial. El tiempo de trabajo ahorrado se acumula a lo largo de todos los puntos de escaneo, y las implementaciones típicas de BCMA ahorran entre 15 y 20 minutos por enfermera y turno. Las mejoras en la utilización de activos retrasan las compras de capital y reducen los costes de alquiler. El aumento del flujo de pacientes genera ingresos adicionales con la misma infraestructura fija. Y las mejoras en las puntuaciones de satisfacción afectan cada vez más a los reembolsos bajo los modelos de pago basados en valor.
Cadencia de medición y gobernanza
Establece revisiones semanales de KPIs durante el piloto y las fases iniciales de despliegue. Las evaluaciones mensuales de adherencia identifican departamentos o personas que necesitan apoyo adicional. Los cálculos trimestrales de ROI construyen el caso de negocio para la expansión y mantienen el patrocinio ejecutivo. Este ritmo de medición garantiza que los problemas se detecten pronto mientras se acumulan los datos necesarios para justificar la inversión a nivel empresarial.
Ejemplo de cálculo de ROI
Un hospital representativo de 300 camas que implementa seguimiento QR centrado en BCMA presenta una inversión de 250.000 dólares, cubriendo licencias de software, servicios de implementación, formación y dispositivos de escaneo complementarios. Los beneficios anuales incluyen errores de medicación prevenidos por valor de 675.000 dólares, tiempo de enfermería ahorrado por 360.000 dólares, reducción de residuos farmacéuticos por 85.000 dólares y mitigación de riesgos de cumplimiento valorada en 120.000 dólares. El beneficio anual total alcanza los 1,24 millones de dólares, lo que arroja un ROI neto en el primer año del 396 por ciento con un periodo de retorno inferior a tres meses.
Errores comunes de implementación que debes evitar
Las organizaciones que implementan sistemas QR en el sector sanitario se enfrentan a desafíos predecibles. Anticipar estos errores permite una mitigación proactiva en lugar de una resolución reactiva.
Codificar datos clínicos directamente en los códigos QR
Esto crea riesgos de cumplimiento y vulnerabilidades de seguridad que pueden derivar en sanciones por HIPAA y daño reputacional. Utiliza referencias tokenizadas que expiren y requieran autenticación para resolverse en los datos del paciente.
Elegir materiales de etiqueta de baja durabilidad
Las etiquetas estándar fallan rápidamente en entornos clínicos con limpiezas frecuentes, manipulación constante y exposición a productos químicos. Los fallos de escaneo frustran al personal y generan soluciones alternativas que anulan el propósito del sistema. Invierte en materiales de grado médico clasificados para las condiciones ambientales esperadas.
Implementar sin mapeo de flujos de trabajo
Obligar al personal a trabajar en torno al sistema en lugar de con él genera resistencia y baja adopción. Mapea los procesos en detalle antes de la implementación y rediseña los flujos de trabajo según sea necesario para que el escaneo sea el camino de menor resistencia.
Formación y gestión del cambio insuficientes
Las demostraciones breves no son formación. El personal necesita práctica con escenarios clínicos reales, incluyendo el manejo de excepciones para situaciones en las que el escaneo falla o produce resultados inesperados. El soporte continuo durante las primeras semanas de uso evita que las frustraciones iniciales se conviertan en resistencia permanente.
Ratios de dispositivos inadecuados
Crear cuellos de botella cuando el personal debe compartir escáneres o esperar por equipos socava las ganancias de eficiencia que justifican la inversión. Presupuesta dispositivos suficientes con ratios apropiados para cada tipo de flujo de trabajo, reconociendo que las diferentes áreas clínicas tienen distintas densidades de escaneo.
Perspectivas de futuro: capacidades emergentes
Las aplicaciones de códigos QR en el sector sanitario continúan evolucionando con tecnologías y estándares emergentes que ampliarán las capacidades en los próximos tres a cinco años.
Deep linking con SMART on FHIR
Los códigos QR lanzarán contextos específicos de la HCE directamente, eliminando múltiples pasos de navegación. Escanear la pulsera de un paciente abrirá directamente la lista de medicación o la pantalla de entrada de órdenes correspondiente, sin necesidad de navegación manual.
Credenciales verificables para registros en manos del paciente
Los pacientes presentarán registros de vacunación, información de seguro y estado de voluntades anticipadas mediante códigos QR almacenados en sus teléfonos, con verificación criptográfica de autenticidad. Esto traslada el control a los pacientes mientras reduce la carga administrativa de las organizaciones sanitarias.
Enfoques híbridos NFC y QR
La flexibilidad de tocar o escanear se adaptará a las diferentes capacidades de los dispositivos y las preferencias de los usuarios. Algunos flujos de trabajo favorecerán la velocidad del toque NFC, mientras que otros se beneficiarán de la distancia y la confirmación visual del escaneo QR.
Triaje impulsado por IA mediante puntos de entrada QR
Los códigos QR dirigirán a los pacientes a herramientas de evaluación de síntomas que utilicen IA para derivar a los recursos apropiados según la agudeza y las necesidades asistenciales. Esto extiende el soporte a la decisión clínica hasta la puerta de entrada de los encuentros sanitarios.
Las organizaciones que invierten hoy en infraestructura QR se posicionan para adoptar estas capacidades a medida que maduren, construyendo sobre flujos de trabajo existentes y la familiaridad del personal en lugar de empezar desde cero con cada nueva ola tecnológica.
Conclusión
Los códigos QR en el sector sanitario no son una tendencia pasajera: representan una evolución fundamental en la forma en que las organizaciones abordan la seguridad del paciente, la eficiencia operativa y el cumplimiento normativo. Desde la verificación de identidad a pie de cama hasta la cadena de custodia de muestras de laboratorio, cada punto de escaneo genera datos que impulsan mejoras medibles. Con reducciones documentadas del 40 al 60 por ciento en errores de medicación, mejoras del 25 al 35 por ciento en la utilización de equipos y un ROI que supera el 300 por ciento en implementaciones bien estructuradas, la justificación financiera y clínica es sólida.
La clave reside en un enfoque por fases que valide antes de escalar, una arquitectura de seguridad basada en tokens que proteja los datos clínicos sin añadir fricción y una inversión sostenida en formación y gestión del cambio que transforme la tecnología en comportamiento clínico real. Las organizaciones que actúen ahora no solo resolverán desafíos operativos inmediatos, sino que sentarán las bases para adoptar las capacidades emergentes, desde el deep linking con SMART on FHIR hasta las credenciales verificables en manos del paciente, que definirán el futuro de la atención sanitaria digital.
Lleva las analíticas QR a tu flujo clínico
VISU ofrece seguimiento de escaneos en tiempo real, enrutamiento seguro, registros de cumplimiento y analíticas multilocalización para organizaciones sanitarias de todos los tamaños.
Video rápido. Gana tu primera recompensa.

